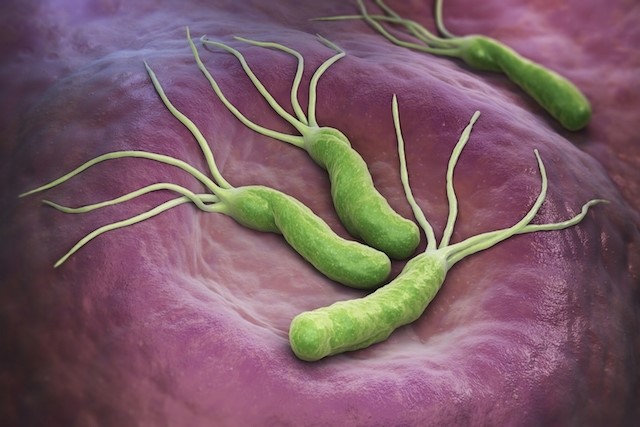
El Helicobacter pylori (HP) es una bacteria con forma de espiral y posee unos flagelos (como pelos móviles) en uno de los extremos, lo que le confiere movilidad.
Este patógeno fue cultivado por primera vez en 1983 por Robin Warren y Barry Marshall, a los que les fue concedido el premio Nobel de Medicina en 1995 dada la importancia de su descubrimiento.
Es una de las infecciones humanas más prevalentes, afectando aproximadamente al 80% de la población, en especial aquellas con nivel socio económico más bajo y peores condiciones sanitarias.
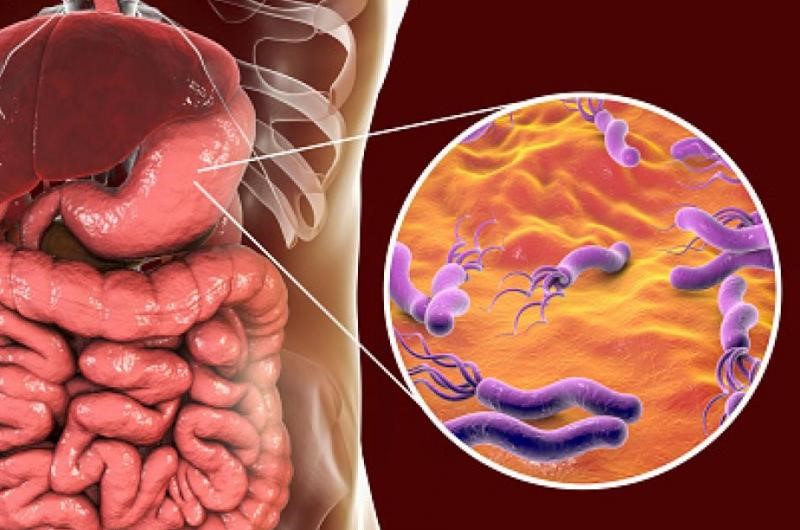
La infección se suele producir en la infancia, siendo muy poco frecuente la infección de novo en adultos. La infección se puede provocar vía fecal-oral o bien oral-oral. En países desarrollados se produce habitualmente entre personas (principalmente dentro del ámbito familiar, padres-hijos o entre hermanos), pero en países en vías de desarrollo, la vía fecal-oral a través de aguas contaminadas parece ser la vía principal de infección.
Aunque la infección raramente se resuelve espontáneamente y suele persistir durante toda la vida, solo provoca síntomas en un porcentaje pequeño (10-25%) de los infectados.
Una vez que se produce la infección gástrica, se desarrolla una respuesta inflamatoria en el estómago, provocando una gastritis crónica. Aunque como se ha indicado anteriormente solo un porcentaje pequeño de pacientes va a desarrollar síntomas a pesar de padecer esta gastritis. Parece que depende tanto de factores del huésped como de la cepa de HP que provoque la infección.
La infección por HP se ha demostrado que es la principal causa de la úlcera gastroduodenal y sus complicaciones y también se conoce su papel patogénico en el desarrollo del cáncer gástrico y el linfoma MALT gástrico. A veces los síntomas no son tan intensos y solo se manifiesta como molestias gástricas y malas digestiones, lo que se conoce como dispepsia funcional, que mejora en numerosas ocasiones tratando la infección por esta bacteria
SÍNTOMAS – HELICOBACTER PYLORI
La gastritis crónica o duodenitis crónica producida por la infección por la bacteria Helicobacter pylori es en la mayoría de los casos asintomática (no provoca ningún síntoma). Puede asociarse o empeorar los síntomas de dispepsia como dolor o molestia en la parte media-alta del abdomen tras las comidas, distensión abdominal y pesadez postingesta, náuseas, etc.
Algunas personas desarrollan complicaciones tales como úlceras gástricas o duodenales. Las úlceras también pueden no tener síntomas; cuando los hay, los más frecuentes son:
- dolor o molestia en la parte alta y central del abdomen, bajo en esternón,
- distensión,
- saciedad precoz,
- falta de apetito,
- náuseas y vómitos,
- oscurecimiento de las heces pudiendo llegar a ser negras como el alquitrán,
- las úlceras que sangran pueden causar anemia y cansancio.
Menos frecuentemente, la gastritis crónica puede producir cambios en el revestimiento o capa interna del estómago, como la gastritis atrófica (o “desgaste/afinamiento” de la mucosa gástrica – capa más interna del estómago) o en casos muy excepcionales el cáncer de estómago. Es muy poco frecuente desarrollar cáncer gástrico por una infección por Helicobacter pylori. Sin embargo, al ser la infección por Helicobacter pylori tan común, hay que tener en cuenta dicha posibilidad, estando indicado el tratamiento erradicador para Helicobacter pylori en pacientes con familiares directos con cáncer gástrico
DIAGNÓSTICO – HELICOBACTER PYLORI
Existen diferentes pruebas para poder diagnosticar la presencia de la infección por Helicobacter pylori. Recientemente se han reunido en Maastricht un grupo de expertos en este tema y han establecido unas guías de recomendación que incluyen también el diagnóstico. Es el conocido como Consenso de Maastricht V.
Hay que tener en cuenta que la capacidad para detectar la presencia del Helicobacter pylori se ve afectada en cualquiera de los test por el uso de los inhibidores de la bomba de protones, es decir, el omeprazol y derivados, ya que tienen actividad anti-H. pylori. Por ello deben suspenderse 14 días antes de realizar el test. Lo mismo ocurre con los antibióticos, si bien estos deben suspenderse al menos 4 semanas antes del test.
Estas son las pruebas diagnósticas de las que disponemos:
- Test del aliento con urea marcada con carbono 13. Esta prueba consiste en tomar una pastilla de urea que está “marcada” con C13, un isó En presencia del Helicobacter pylori, este descompone la pastilla de urea liberando el C13 que pasa a la sangre y de aquí a los pulmones, expulsándose con el aliento. Esto permite analizar el aire expulsado e identificar las moléculas de C13 en un aparato, considerando que el test es positivo (es decir, hay infección por Helicobacter pylori) al detectar determinada cantidad de C13. Previamente a la toma de la pastilla de urea marcada se hace una determinación “basal” del aliento. Además el test es mucho más fiable si se utiliza el llamado “protocolo europeo”, esto es, administrando previamente un poco de ácido cítrico (zumo de limón) que mejora la capacidad de detección. Este test es considerado el mejor para el diagnóstico, pues tiene un coste aceptable, no es molesto para el paciente y alcanza una fiabilidad muy alta.
- Determinación del antígeno de Helicobacter pylori en heces. Consiste en buscar en las heces del paciente la presencia del antígeno del Helicobacter pylori. Esta prueba es más incómoda, pues precisa de la toma de esa muestra fecal que el paciente tiene que entregar. Aunque es muy fiable, el consenso de expertos determina que debe analizarse mediante un método determinado, llamado ELISA monoclonal, para alcanzar una fiabilidad parecida al test del aliento.
- Test seroló. Consiste en la determinación en sangre de la presencia de anticuerpos frente al Helicobacter pylori. Su fiabilidad depende mucho del método comercial que se utilice, y además necesita ser validado en la población que se va a utilizar. Hay determinadas circunstancias que disminuyen de forma importante la capacidad de los tests previamente mencionados para detectar el Helicobacter pylori, tales como la hemorragia gastrointestinal, gastritis atrófica y determinados tumores del estómago (carcinomas y linfoma MALT). En estas circunstancias, los tests serológicos validados son la mejor opción.
- Test invasivo (endoscopia digestiva alta). En muchas ocasiones es necesario realizar una gastroscopia para poder examinar directamente el estómago por dentro. En estas circunstancias es posible determinar la presencia del Helicobacter pylori tomando una pequeña muestra del tejido gástrico y realizando un test de ureasa, que es un test parecido al del aliento, en el que se pone en contacto la muestra de tejido con un medio que contiene urea marcada. En caso de tener la infección, el pylori descompondrá la urea y el medio tomará un color determinado que indica su presencia. Para asegurar su detección, existen unas normas para la toma correcta de esas biopsias en cuanto a número y localización (sistema Sydney). También es posible analizar la presencia del Helicobacter pylori directamente al microscopio al examinar las biopsias de tejido gástrico con tinciones histoquímicas e incluso con técnicas más específicas como la inmunohistoquímica, si bien ésta última no es de uso frecuente.
Una vez diagnosticada la infección y tratada como se verá más adelante, es necesario confirmar que se haya eliminado la infección. Para ello tal y como se indicó al principio, habrá que esperar al menos 4 semanas sin tomar antibióticos y 14 días sin consumir omeprazol o derivados. El test del aliento con C13 es la mejor opción para confirmar la erradicación de la infección, pudiendo usarse la detección de antígeno en heces monoclonal como alternativa.
RECOMENDACIONES NUTRICIONALES PARA PACIENTES CON INFECCIÓN POR HELICOBACTER PYLORI
Los pacientes que tengan la infección por Helicobacter pylori (HP) no necesitan ningún tipo de restricción dietética, se aconseja llevar una dieta variada y equilibrada y excluir de la dieta sólo los alimentos que el paciente considera que le sientan mal. Es muy importante evitar el tabaco.
Si bien es cierto en los casos que la infección por Helicobacter pylori se asocie a úlcera péptica, sobre todo en la fase aguda algunos pacientes se pueden beneficiar de las recomendaciones dietéticas que a continuación detallamos. No obstante hay que aclarar que no hay estudios que demuestren una asociación entre el tipo de dieta y la aparición de úlcera péptica, ni la influencia de la dieta en la cicatrización de la úlcera.
RECOMENDACIONES GENERALES:
- Evite las comidas abundantes. Coma en cantidad moderada y varias veces al día; lo ideal es repartirlas en 5-6 tomas (desayuno, media mañana, comida, merienda, cena y algo antes de acostarse)
- Coma despacio y en un ambiente tranquilo. Mastique bien.
- Repose sentado media hora después de las comidas principales.
- Beber suficiente cantidad de agua, en pequeñas cantidades, fuera de las comidas, 30 o 60 minutos antes o despué Evite los zumos de naranja, tomate y las bebidas gaseosas.
- Realice cocinados sencillos: hervidos, en su jugo, plancha, vapor, horno y evite los fritos, rebozados, empanados, salsas, guisos y en general todas aquellas cocciones que lleven adición de grasas y aceites.
- Las legumbres pueden producir “gases”. Para evitarlo cambie el agua de cocción una vez hayan hervido 10 minutos y páselas por el pasapurés para mejorar su digestió Si no tolera los cereales integrales sustitúyalos por refinados.
- Utilice la sal, especias y condimentos con moderació
- Evite los alimentos estimulantes (café, té, refrescos de cola, alcohol, chocolate…) y aquellos que aún estando permitidos, note que no tolera bien de forma repetida.
